ניתוח קטרקט בלייזר – Laser Cataract Surgery
ניתוח להסרת קטרקט הוא מהפרוצדורות הניתוחיות הנפוצות והעתיקות ביותר ברפואה. כיום, תודות לפיתוחן של טכנולוגיות חדשניות שיעורי ההצלחה של הניתוח בלייזר גבוהים מאוד- מעל 95% מהמטופלים משיגים ראייה תפקודית טובה. אחת מן הטכנולוגיות המתקדמות ביותר בתחום זה הינה שילוב מכשיר לייזר בביצוע הניתוח. אך מהו קטרקט? מהם התסמינים שלו וכיצד מאבחנים קטרקט? מה החידוש בשילוב מכשיר לייזר בניתוח קטרקט ומהי הפרגנוזה עבור מי שעבר את הטיפול?.
מהו קטרקט? מה גורם לקטרקט?
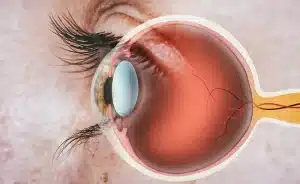
קטרקט (Cataract, בעברית – ירוד) הוא עכירות של העדשה. תפקידה של העדשה הינו למקד את קרני האור. כאשר העדשה צלולה, היא מאפשרת מעבר אור ליצירת תמונה ברורה וחדה. עדשה עכורה פוגעת ביכולת זו וכתוצאה מכך נגרמת ירידה בראייה עד לכדי עיוורון. לקטרקט נטייה להתפתח בשתי העיניים אם כי לא תמיד באותו הקצב ובאותה דרגת חומרה. מדובר במצב שכיח מאוד ואחת הסיבות העיקריות לירידה באיכות הראייה בעולם המערבי ולאובדן מלא של הראייה במדינות מתפתחות.
הסיבה המרכזית להתפתחותו של קטרקט היא שינויים תלויי גיל בעדשת העין, לרוב לאחר גיל 60, אם כי תיתכן התפתחות קטרקט גם בגילאים צעירים יותר. סיבות נוספות להתפתחותו של קטרקט כוללות את מחלת הסוכרת, הפרעות תזונתיות ושינויים מטבוליים, שימוש ממושך בתרופות מסוימות כגון סטרואידים, חשיפה לקרינה (למשל לאחר טיפולי הקרנה) וחבלה עינית. גורמי סיכון נוספים כוללים היסטוריה משפחתית של קטרקט, עישון ועודף משקל.
מהם התסמינים המאפיינים קטרקט?
התסמינים של התפתחות קטרקט מגוונים, הם נוטים להחמיר ככל שהזמן עובר אך קצב התפתחותם שונה מאדם לאדם. ישנם מטופלים הסובלים מכל התסמינים של קטרקט, בעוד אחרים סובלים רק מחלקם. התסמינים של קטרקט כוללים:
- ירידה בחדות ואיכות הראייה בעיקר בחשיכה
- ירידה הדרגתית בראייה הכללית
- שינויים בראיית צבעים, בעיקר צבעים כהים
- ראייה כפולה
- שינויים במרשם למשקפיים (רפרקציה) והחלפת משקפיים בתדירות גבוהה
- שיפור ראייה זמני לרחוק (תופעה המכונה second sight)
- צורך גובר בתאורה חזקה בעיקר בעת קריאה וביצוע פעולות מדויקות
- סנוורים והילות, בעיקר בשעות הערב ובזמן נהיגה
במרבית המקרים, התפתחות קטרקט אינה מלווה באודם עייני או כאב, דמע מוגבר או אי נוחות למעט זו הנגרמת בעקבות השינויים לרעה בראייה. בנוסף, יש לזכור כי התסמינים של התפתחות קטרקט משותפים גם להפרעות אחרות בראייה ולכן במידה והם מופיעים יש לפנות לבדיקה של מומחה רשתית וקטרקט לאבחון הסיבה המדויקת להופעתם, למעקב וקבלת טיפול מתאים.
כיצד מאבחנים קטרקט?
אבחון קטרקט נעשה על ידי רופא עיניים במשרדו בבדיקה שאינה פולשנית. הרופא יתרשם ממידת העכירות של העדשה על ידי בדיקת העיניים ומחדות הראייה על ידי שימוש בלוח מספרים מואר. סוג ושלב הקטרקט נקבע על ידי התאמה בין מידת העכירות של העדשה לבין חדות הראייה. בהתאם לממצאים בבדיקה, ייתכן שהרופא ירצה לשלול סיבות אחרות לירידה באיכות הראייה.
המלצות מטופלים
מהו הטיפול בקטרקט?
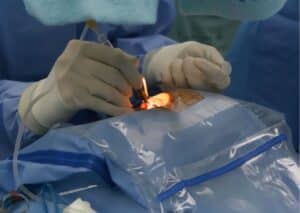
בשלב בו הקטרקט פוגע בראייה הטיפול הוא ניתוח להסרת העדשה העכורה והחלפתה בעדשה מלאכותית. טיפולים כגון הזרקות תוך עיניות או טיפות אינם מתאימים לטיפול בקטרקט. במרבית המטופלים, ללא ניתוח, הקטרקט ימשיך להתקדם עד לכדי פגיעה משמעותית בראייה ובסופו של דבר לעיוורון. השיטה הכירורגית הנפוצה כיום היא פאקואמולסיפיקציה (Phacoemulsification) המתבססת על פירוק העדשה בעזרת רטט על קולי. על מנת לקבל גישה אל העדשה העכורה המנתח יוצר חתכים של מילימטרים ספורים בקרנית. מכשיר הפאקו מפורר את העדשה ושואב את חלקיה החוצה. דרך אותם חתכים מושתלת עדשה מלאכותית.
כיצד מחליטים לגבי העת לעבור ניתוח קטרקט?
ההחלטה לגבי מועד ניתוח להסרת קטרקט תלויה במידה רבה ברמת הפגיעה בראייה. ככל שהקטרקט נמצא במצב מתקדם יותר כך הפגיעה בראייה חמורה יותר ומשכך גם הפגיעה באיכות החיים. כל עוד הקטרקט אינו משפיע באופן משמעותי על שגרת החיים ניתן לדחות את הניתוח. אולם, כאשר ישנו קושי ניכר בביצוע פעולות יומיומיות כגון: קריאה, נהיגה, התמצאות במרחב וכן הלאה יש לשקול את הצורך בניתוח קטרקט. ההחלטה נובעת משילוב בין תלונות המטופל ,עדות להתקדמות הקטרקט וירידה בחדות הראייה בבדיקה. המנתח יקיים שיחה עם המטופל, יציג את השיקולים, הסיכונים והמהלך הטיפולי, ויחד תתקבל החלטה לגבי סוג הניתוח והמועד המתאים. לניתוח קטרקט, אחוזי הצלחה גבוהים והוא צפוי לשפר באופן משמעותי את חדות הראייה ואיכות חייו של המטופל.

חידושים בניתוחי קטרקט
החידוש בניתוח קטרקט בלייזר הוא בשימוש במכשיר לייזר מסוג Neodymium-doped Yttrium Aluminium Garnet המבצע את הפתח בקופסית העדשה דרכו נשאבת העדשה העכורה ותושתל העדשה המלאכותית. תכנון המיקום המדויק של החתך הניתוחי נעשה באמצעות מערכת ממוחשבת המחוברת למצלמות מתקדמות. המערכת ממפה את העין ומאפשרת לקבוע את המיקום המדויק לביצוע החתך ואת גודלו. כמו כן, הלייזר מכין את העדשה לקראת פירוקה על ידי מכשיר הפאקו באמצעות ריכוך של העדשה המאפשר הקטנה בכמות האנרגיה המשתחררת בעין במהלך הניתוח (עוד על יתרונות השימוש בלייזר בהמשך).
האם ניתוח קטרקט בלייזר מתבצע בהרדמה מלאה?
ניתוח קטרקט בלייזר לא דורש הרדמה מלאה. ההרדמה הנהוגה בניתוחי קטרקט היא מקומית בטיפות. כחצי שעה טרם הכניסה לחדר הניתוח המטופל מקבל טיפות להרחבת אישונים והרדמה. למטופלים החוששים לעבור הליך ניתוחי בערות מלאה קיימת אופציה של נטילת תרופת הרגעה קלה, יש להתייעץ על כך עם המנתח.
מהן ההכנות לקראת ניתוח קטרקט בלייזר?
הצעד הראשון לאחר קבלת ההחלטה לעבור ניתוח קטרקט הוא פנייה אל רופא המשפחה לקבל אישור בכתב לביצוע הניתוח (מכתב סיכום רפואי). מכיוון שמרבית מקרי הקטרקט מאובחנים במטופלים מעל גיל 60, על הרופא לוודא שאין מניעה לעבור הליכים כירורגיים מסיבות בריאותיות. כחלק מההכנה לקראת הניתוח ובהתאם לשיקול דעתו של המנתח יש לבצע את הבדיקות הבאות: בדיקת עיניים מקיפה/בדיקת ביומטריה ובניתוח קטרקט בלייזר בו משתילים עדשות מתקדמות (עדשות פרמיום מולטיפוקליות או טוריות) גם צילום OCT ומיפוי קרנית.
ביום הניתוח: אם לא ניתנה הנחיה אחרת מהמנתח אין צורך בצום. מרבית ניתוחי הקטרקט בלייזר מבוצעים בהרדמה מקומית ואינם דורשים להיות בצום טרם הניתוח. אין להפסיק ליטול תרופות קבועות ללא הוראה מפורשת מהמנתח ולרוב אין צורך להפסיק נטילת מדללי דם. לבית החולים יש להגיע עם מלווה שיוכל להחזיר את המטופל לביתו לאחר השחרור.
מהו מהלך הניתוח?
ניתוח קטרקט בלייזר מתחיל בסריקת העין באמצעות טכנולוגיית OCT (Optical Coherence Tomography). המערכת הממוחשבת יוצרת הדמיה מדויקת של מבנה העדשה והקרנית ותוכנה ייעודית מתכננת את מיקום החתכים. המנתח עובר על תוכנית הניתוח המתקבלת ובהתאם לצורך יכול להכניס שינויים לאור ניסיונו ומומחיותו. לאחר מכן, מכשיר הלייזר מבצע את החתכים הנדרשים. לרוב מכשיר הלייזר ממוקם בחדר נפרד, לכן בשלב הבא המטופל מועבר לחדר הניתוח והטיפול ממשיך בשיטת הפאקואמולסיפיקציה. משך הניתוח הוא כחצי שעה בלבד.
כיצד ניתוח קטרקט בלייזר שונה מניתוח קטרקט בשיטות אחרות?
בניתוח קטרקט שאינו בלייזר, המנתח יוצר את החתכים הדרושים להוצאת העדשה באופן ידני באמצעות כלים ניתוחיים החותכים או מסירים רקמה. החידוש בניתוח קטרקט בלייזר הוא שימוש במכשיר לייזר מתקדם המחליף את סכין המנתחים וביכולתו ליצור חתכים עגולים, זעירים ומדויקים יותר. במקרים מסוימים יש יתרון ברור לביצוע חתכים אלה באמצעות מכשיר הלייזר בשל יכולת הדיוק שלו, בעיקר במקרים מורכבים בהם הקטרקט מתקדם. הלייזר יכול לשמש את המנתח בשלושה שלבים במהלך הניתוח:
- ביצוע חתך בקרנית – השלב הראשון של ניתוח קטרקט הוא יצירת חתך, לרוב בשולי הקרנית על מנת לאפשר גישה אל העדשה. בשיטות המסורתיות, המנתח משתמש בסכין מנתחים ליצירת החתך. במידה והמנתח בוחר בכך, בניתוח לייזר החתך מבוצע על ידי מכשיר הלייזר, קרן הלייזר מדויקת, מתוכננת ומונחית על ידי המנתח בעזרת תוכנה ממוחשבת.
- ביצוע חתך בקופסית (קפסולה) – בשיטות המסורתיות המנתח יוצר פתח בחלק הקדמי של הקופסית בעזרת חתך ידני. בניתוח קטרקט בלייזר החתך מבוצע על ידי קרן הלייזר המאפשרת דיוק של 0.1 מילימטר בגודל ומיקום החתך.
- הסרת העדשה – המנתח משתמש במכשיר הלייזר לחלוקת העדשה לחלקים ולריכוך העדשה. לאחר מכן הניתוח ממשיך בשיטות הפאקואמולסיפיקציה. חיתוך העדשה מאפשר למכשיר הפאקו למוסס את העדשה בצורה מדויקת יותר ובאמצעות אנרגיה מופחתת. יש בכך יתרון משום שבמהלך הניתוח נוצרת אנרגית חום שעלולה להעלות את הסיכון לסיבוכים לאחר הניתוח. השימוש בקרן הלייזר בשלב זה מאפשר יצירת תנאים אופטימליים להשתלת עדשות מתקדמות (עדשות פרימיום – מולטיפוקליות, טוריות – לתיקון אסטיגמטיזם, ועדשות מולטי-טוריות).
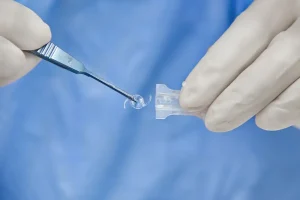
לאחר הסרת העדשה העכורה היא תוחלף בעדשה מלאכותית שנבחרה מראש. בתום הניתוח לרוב יונח מגן עין והמטופל יעבור לאזור ההתאוששות. במרבית המקרים אין צורך בתפרים.
למה לצפות אחרי ניתוח קטרקט בלייזר? הם ישנן הנחיות מיוחדות?
בימים הראשונים לאחר הניתוח: תחושת לחץ, גוף זר, חוסר נוחות וכאב הן תופעות לוואי נפוצות של הניתוח. ניתן להשתמש במשככי כאבים על מנת להקל על התסמינים בימים הראשונים. יש להזליף טיפות עיניים לפי הוראות הרופא. תופעות לוואי נוספות כוללות תפיסת צבעים כבהירים, סנוור ושיפור הדרגתי בראייה. כל התופעות הללו צפויות לחלוף בפרק הזמן הקצר לאחר הניתוח (ימים עד שבועות בודדים). יש לפעול על פי הוראות הרופא לאחר הניתוח על מנת למנוע זיהום ולתמוך בתהליך ריפוי יעיל ומהיר. יש להימנע מלשפשף את העין או ללחוץ עליה.
בשבוע הראשון: רוב המטופלים מדווחים על שיפור הדרגתי בראייה כבר בימים הראשונים לאחר הניתוח. בשבוע הראשון יש לפעול להגן על העין עם מגן עין בשעות השינה, אין להרטיב את העין ויש להשתמש בטיפות עיניים לפי הוראות הרופא. כמו כן, יש להגן על העין מהשמש על ידי חבישת כובע רחב שוליים ושימוש במשקפי שמש, להימנע מפעולות העלולות לגרום לחדירה של אבק ולכלוך לעין כגון: גינון, צביעת שיער, שימוש באיפור, הגעה לחוף הים, הימצאות בסביבה חולית או מאובקת וכד'. יש להימנע מפעילות גופנית כמו הרמת משאות (גם קלים כמו שקית מצרכים או ילד קטן), הליכה מאומצת וכן הלאה. מרבית המטופלים יוכלו לחזור לשגרה מתונה כשלושה ימים לאחר ניתוח קטרקט בלייזר.
שבועיים ועד חודש מיום הניתוח: בשלב זה מרבית המטופלים מרגישים שיפור ניכר בראייה. עם זאת, חשוב לאפשר לגוף לסיים את תהליך ההחלמה בהדרגה ולכן אין לחזור לשגרת חיים מלאה (פעילות גופנית מאומצת, שחייה בים או בבריכה, מכון כושר, ספורט בו עלולים להיפצע ופעולות אחרות שעלולות לפגוע בעין) עד לאישור הרופא.
האם ישנם סיכונים בניתוח קטרקט בלייזר?
בניתוח קטרקט המבוצע על ידי מומחה קטרקט מיומן ומנוסה שיעור הסיבוכים יחסית נמוך. השימוש במכשיר הלייזר במהלך הניתוח עשוי להפחית את שיעור הסיבוכים במיוחד במקרים מורכבים. תופעות לוואי שכיחות לאחר הניתוח כוללות הופעת בצקת קרנית למשך מספר ימים, כך גם לחץ עיני מוגבר ודימום תת לחמתי. סיבוכים בשיעור נמוך כוללים היפרדות רשתית, בצקת קרנית מתמשכת, שינויים במנח העדשה וצורך בניתוח נוסף. המנתח יסביר אודות שיעור הסיבוכים המדויק בפגישות הייעוץ.
מהם היתרונות של ניתוח קטרקט בלייזר על פני שיטות אחרות?
לניתוח קטרקט בלייזר מספר יתרונות בולטים:
- אחוזי הצלחה גבוהים.
- בהשתלת עדשות פרמיום – השימוש במכשיר הלייזר מאפשר מנתח דיוק רב יותר במיקום העדשה המלאכותית.
- דיוק – השימוש בלייזר מאפשר דיוק מקסימלי ביצירת הפתח בקופסית ובקרנית.
- הפחתה בכמות אנרגית החום הנדרשת לפירוק ושאיבת העדשה- השימוש בלייזר מרכך את רקמת העדשה ומקל על הסרתה. כתוצאה מכך קטן הסיכוי לפתח בצקת קרנית בשל הפחתה בפגיעה בתאי האנדותל (Endothelium) בקרנית.
- בטיחות – מכשיר הלייזר מפסיק את פעולתו מיד כאשר המערכת מזהה תזוזה, עובדה המבטיחה רמת בטיחות גבוהה וכתוצאה מכך אין עליה משמעותית בשכיחות סיכונים הקשורים בפעולת הלייזר עצמה.
- טיפול גם במקרים מורכבים – כגון קטרקט מתקדם, עדשה עכורה / קטרקט בשל וקושי ביצירת הפתח בעדשה ועוד.
האם ישנם חסרונות?
החיסרון המרכזי של ניתוח קטרקט בלייזר הוא שהטיפול אינו מתאים לכל מקרה של הסרת קטרקט (פרטים בהמשך). בנוסף, עלותו של הניתוח גבוהה מזו של ניתוח בשיטות המסורתיות ומכשיר זה אינו זמין בכל מוסד רפואי (עלויות יוסברו במהלך פגישת הייעוץ על ידי המנתח).
האם ניתוח קטרקט בלייזר מתאים לכל מטופל?
קיימים מקרים בהם לא ניתן או לא מומלץ לשלב לייזר בניתוח קטרקט, אלו כוללים:
- עיניים שקועות מאוד – במצב זה יתכן קושי בביצוע "עגינה" של מכשיר הלייזר לעינו של המטופל. במידה וחיבור מכשיר הלייזר יתבצע בהצלחה אין מניעה מביצוע הניתוח כמתוכנן.
- קרנית מצולקת – הלייזר חודר אל העדשה דרך הקרנית, כאשר הקרנית מצולקת או עכורה יתכן שהלייזר לא יצליח לחדור דרכה.
- אישון שלא מתרחב כראוי או צר במיוחד – על מנת שהלייזר יפעל יש צורך בגישה דרך אישון מורחב. במטופלים להם אישון שאינו מתרחב כראוי לא ניתן להשתמש בלייזר.
- חוסר יכולת להימנע מתזוזה בשלב ביצוע הלייזר – במטופלים הסובלים מתזוזה לא רצונית, רעידות או במטופלים שאינם מסוגלים לשתף פעולה. הלייזר עוצר אוטומטית כאשר המערכת מזהה תזוזה. במידה והרעד הוא עדין יתכן שעדיין יהיה ניתן לבצע את הניתוח בלייזר.
- קושי פיזי – השימוש בלייזר דורש מהמטופל לשכב ללא תזוזה וללא אפשרות לשנות תנוחה למשך הניתוח. לעיתים, נדרש מעבר לחדר אחר לצורך ביצוע המשך הניתוח. מטופלים המתקשים לשמור על מנח גוף אחד למשך מס' דקות עשויים למצוא כי המעמסה הכרוכה בדרישות אלו גדולה מן התועלת בשילוב לייזר בניתוח קטרקט.
יש לציין כי כל מקרה נבחן לגופו על ידי מומחה קטרקט ורשתית לאחר התרשמות מן האנטומיה הספציפית של המטופל, הערכת סיכויי ההצלחה אל מול הסיכונים בכל שיטה כירורגית ולאור ניסיונו ומומחיותו.
האם קטרקט משני – Posterior Capsular Opacification) PCO) יכול להתפתח בעקבות ניתוח קטרקט בלייזר?
קטרקט משני מתפתח בשל גדילה של תאים על הקופסית האחורית בה ממוקמת העדשה המלאכותית. צמיחה זו של תאים מפריעה למעבר אור תקין דרך העדשה וגורמת להפרעה בראייה. קטרקט משני יכול להתפתח מספר חודשים ואף שנים לאחר ביצוע הניתוח. ההפרעה מתרחשת בכ- 20 אחוזים מהמטופלים שעברו ניתוח קטרקט ללא תלות בשיטה בה הניתוח בוצע. במרבית המקרים, הטיפול בקטרקט משני הינו פשוט ונעשה בלייזר, מהיר וצפוי לשפר את איכות הראייה תוך זמן קצר.
מהי הפרגנוזה עבור מי שעבר ניתוח קטרקט בלייזר?
השימוש במכשיר הלייזר בשלבים הראשונים של הניתוח מאפשר רמת דיוק גבוהה, מזעור סיכונים וסיבוכים. מרבית המטופלים מדווחים על שיפור ניכר בראייה לאחר ניתוח קטרקט בלייזר, זמן החלמה קצר ומיעוט תופעות לוואי. שביעות הרצון מן הניתוח גבוהה מכיוון שהוא מביא לשיפור בחדות הראייה ומשכך שיפור באיכות החיים. מכיוון שהעדשה המלאכותית אינה יכול לעבור תהליכים ניווניים תוצאות הניתוח קבועות ועבור רוב המטופלים לא יהיה צורך בהליך נוסף .
תשובות לשאלות נפוצות:
מהם סוגי העדשות שניתן להשתיל בניתוח קטרקט בלייזר?
ישנם שלושה סוגים עיקריים של עדשות המושתלות בניתוח קטרקט כאשר הסוג הנפוץ ביותר הוא עדשות מונופוקליות (Monofocal) המאפשרות תיקון ראייה לקרוב או לרחוק. סוג נוסף של עדשות המוגדר כעדשות מתקדמות (פרימיום) הן עדשות רב מוקדיות (ביפוקליות, טריפוקליות, מולטיפוקליות ובעלות פוקוס מוגבר Enhanced depth of Focus). עדשות אלה מאפשרות תיקון ראייה למספר מוקדים (מרחקים). הסוג השלישי הן העדשות הטוריות (Toric) שמטרתן לצד הטיפול בקטרקט גם תיקון "צילינדר" (אסטיגמציה של הקרנית). ישנן גם עדשות המשלבות את שני הסוגים האחרונים – עדשות מולטי-טוריות. ניתוח קטרקט בלייזר מתאים במיוחד עבור מי שבוחר בעדשות מתקדמות שכן הוא מאפשר למנתח דיוק רב יותר במיקום העדשה. השיקול לגבי בחירת סוג העדשה המתאים למטופל מורכב, וחשוב להבין את היתרונות והחסרונות בכל עדשה ואת תופעות הלוואי שעשויות להיות קשורות בכל בחירה. יש לשוחח עם הרופא המנתח על האפשרויות השונות. עוד על כך במאמר הבא על סוגי עדשות מתקדמות
האם לאחר ניתוח קטרקט בלייזר יש צורך במשקפיים חדשים?
ניתוח קטרקט יכול לשפר את הראייה באופן משמעותי. אחד משיקולי הבחירה בסוג העדשה הוא הרצון להפחית את התלות במשקפיים מרובים או רכישת עדשות משקפיים יקרות ומורכבות. התאמת משקפיים תעשה בהתאם לצורך כחודש עד שלושה חודשים לאחר הניתוח. במהלך תקופה זו יתכנו שינויים בראייה ולכן ממתינים עד להתייצבות הראייה טרם התאמת משקפיים חדשים..
מה ההבדל בין ניתוח קטרקט בלייזר לניתוח קטרקט רגיל?
| פרמטר | ניתוח קטרקט רגיל | ניתוח קטרקט בלייזר |
| עלות | כלול בסל הבריאות או בביטוח פרטי – ללא תוספת תשלום מיוחדת | תוספת של כמה אלפי שקלים לעין (בד"כ 3,000–7,000 ₪) |
| דיוק החיתוך | חיתוך ידני ע"י מנתח – תלוי במיומנותו | חיתוך לייזר ממוחשב ברמת דיוק גבוהה מאוד |
| תיקון אסטיגמטיזם | אפשרי באמצעות חיתוך ידני מוגבל או עדשות מיוחדות | אפשרי בלייזר בדיוק גבוה, עם תוצאות צפויות יותר |
| תוצאות ראייה סופיות | חדות ראייה מצוינת אצל רוב המנותחים | חדות ראייה מצוינת, בד"כ דומה לניתוח רגיל אצל מנתח מנוסה |
| משך ההליך | קצר יותר – חדר ניתוח בלבד | מעט ארוך יותר – שלב במכשיר הלייזר ואז חדר ניתוח |
| סיכונים | נדירים – דומים ברוב השיטות | דומים לניתוח רגיל, לא פחותים ולא גבוהים יותר |
| התאמה | מתאים לרוב המטופלים | מתאים בעיקר למי שמעוניין בדיוק גבוה או בתיקון אסטיגמציה |
| שיקול כלכלי | ללא עלות נוספת למטופל | הוצאה פרטית לא מבוטלת שלא תמיד מוצדקת |