מהו ניתוח קטרקט – Cataract Surgery
ניתוח קטרקט (הסרת ירוד) הוא מההליכים הכירורגיים העתיקים והנפוצים ביותר ברפואה. במרבית המקרים הניתוח בטוח. שיעור הסיבוכים המשמעותיים נמוך, ופחות משלושה אחוזים מהמטופלים חווים בעיה לאחר הניתוח. הניתוח הינו בעל פוטנציאל גבוה להשיב למטופל את יכולת הראייה הברורה והחדה ולשפר באופן משמעותי את איכות חייו.
מהו קטרקט? מהם התסמינים של התפתחות קטרקט? כיצד מתבצע הניתוח ומהי הפרגנוזה עבור מי שעבר ניתוח קטרקט?
מה זה קטרקט?
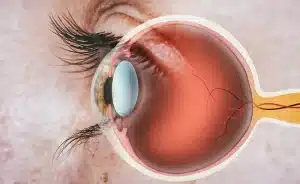
קטרקט (Cataract, בעברי – ירוד) היא עכירות של עדשת העין. במצב תקין, העדשה צלולה ומאפשרת מעבר אור ליצירת תמונה חדה וברורה. תפקידה של העדשה הוא למקד את קרני האור. כאשר העדשה עכורה, יכולת זו נפגעת וכתוצאה מכך נגרמת ירידה באיכות הראייה עד לעיוורון של ממש. קטרקט נוטה להתפתח בשתי העיניים אך לא תמיד באותה דרגת חומרה או באותו הקצב. מדובר במצב שכיח מאוד ואחת הסיבות המובילות לירידה בראייה בעולם המערבי. במדינות מתפתחות, קטרקט הוא הגורם העיקרי לעיוורון.
מהם הגורמים לקטרקט?
הסיבה העיקרית להתפתחות קטרקט הינה גיל מתקדם. מדובר בתהליך המתרחש לרוב לאחר גיל 60 בעקבות שינויים תלויי גיל בעדשת העין, אם כי תיתכן הופעת קטרקט גם בגילאים צעירים יותר. בנוסף לגיל מתקדם, קטרקט יכול להתפתח גם בשל חשיפה מרובה לקרינה (למשל בקרב חולים אונקולוגיים לאחר טיפולי הקרנה), מחלת הסוכרת, שינויים מטבוליים והפרעות תזונתיות, שימוש ממושך בתרופות מסוימות כגון סטרואידים, רקע משפחתי להתפתחות קטרקט בגיל צעיר וכן חבלה עינית ישירה או עקיפה.
קטרקט תסמינים – מהם התסמינים של קטרקט?
התסמינים הנלווים להתפתחות קטרקט מגוונים, קצבם שונה מאדם לאדם והם נוטים להיות משמעותיים יותר ככל שהזמן עובר. ישנם מטופלים הסובלים מכל התסמינים ואחרים הסובלים רק מחלקם ובדרגה משתנה. תסמינים אלה כוללים:
- ירידה בראייה המחמירה עם הזמן
- ירידה באיכות וחדות הראייה, בעיקר בחשיכה
- שינויים בראיית צבעים, בעיקר כהים יותר (כך למשל בתקופה בה הצייר קלוד מונה סבל מקטרקט ניתן לראות ריבוי של מרחבים בגווני אדום-כתום ביצירותיו לאומת גווני הירוק-כחול ששלטו בציוריו בתקופות מוקדמות יותר)
- שינויים ברפרקציה (במרשם למשקפיים) – קוצר או רוחק ראייה והחלפת משקפיים בתדירות גבוהה.
- second sight – מצב פרדוקסלי בו מטופלים הנדרשים להרכיב משקפיים לרחוק מרגישים שאינם זקוקים להם יותר וחשים שיפור זמני בראייה
- צורך בתאורה חזקה בעיקר בעת ביצוע פעולות מדויקות וקריאה
- הילות וסנוורים, בעיקר בשעות הערב, מתבטא בצורה אופיינית בזמן נהיגה
באופן כללי, התפתחות קטרקט אינה מלווה בדמע מוגבר, אודם עיני או כאב, אך היא משפיעה עמוקות על הראייה ומשכך על איכות החיים. בנוסף, חשוב לזכור כי התסמינים של התפתחות קטרקט משותפים גם להפרעות אחרות ולכן כאשר הם מופיעים יש לפנות לבדיקה של מומחה קטרקט לאבחון מדויק וטיפול (פרטים לגבי אבחון התפתחות קטרקט בהמשך). ביכולתו של מומחה להעריך ולאבחן מצבים שונים שעלולים לגרום לשינויים בראייה מלבד קטרקט ולהתאים תוכנית טיפולית לכל מטופל באופן אישי, מקצועי ומדויק.
סוגי קטרקט – כיצד מסווגים קטרקט?
- גרעיני (Nuclear Sclerosis) – הסוג הנפוץ ביותר של קטרקט, עכירות פיזיולוגית של עדשת העין המחמירה עם התקדמות הגיל. העכירות מתחילה במרכז העדשה ומתפשטת אל גבולותיה החיצוניים.
- קורטיקלי (Cortical) – בסוג זה של קטרקט הפגיעה היא באזורים ההיקפיים של העדשה. הסובלים מקטרקט קורטיקלי יחוו בעיקר שינויים בראיה בזמן חשיכה.
- סאב-קפסולרי אחורי (Posterior SubCapsular) – נגרם בשל נדידת תאים למעטפת האחורית של העדשה. סוג זה של קטרקט יכול להופיע גם אצל מטופלים צעירים בעקבות חבלה לעין.
- קטרקט בשל (Mature) – שלב מתקדם של קטרקט קורטיקלי בו העדשה מלבינה. בשלב זה ישנה הפרעה חמורה בראיה עד לכדי עיוורון בר תיקון.
- קטרקט מולד – סוג נדיר של קטרקט המופיע בלידה.
כיצד מאבחנים קטרקט?
קטרקט מאובחן על ידי רופא עיניים בבדיקה שאינה פולשנית ונעשית במשרדו. הרופא יתרשם ממידת השקיפות של העדשה, מחדות הראייה באמצעות לוח מספרים מואר ויערוך בדיקת ראייה מלאה. התאמה בין מידת העכירות של העדשה לבין חדות הראייה מאפשרת לרופא לקבוע את סוג ושלב הקטרקט. במקרים מסוימים ייתכן שהרופא ירצה לשלול סיבות נוספות לירידה באיכות וחדות הראייה בהתאם לממצאים בבדיקה.
איך מטפלים בקטרקט?
בשלב בו הקטרקט מתקדם ופוגע בראיה ובאיכות החיים הטיפול היחיד הוא ניתוחי: על ידי הסרת העדשה העכורה בניתוח והחלפתה בעדשה מלאכותית. טיפולים לא פולשניים כגון טיפות או הזרקות אינם מהווים טיפול מתאים לקטרקט. ללא ניתוח במרבית המקרים, עכירות העדשה תמשיך להתקדם והפגיעה בראיה תהיה משמעותית יותר.
האם חייבים לתקן קטרקט? כיצד מחליטים האם לעבור ניתוח קטרקט?
קטרקט הוא מצב פרוגרסיבי, כלומר מחמיר ככל שעובר הזמן. עם זאת, בשלבים מוקדמים של התפתחות קטרקט ניתן לדחות את הניתוח שכן במרבית המטופלים דחייתו לא תגרום נזק לעין. המטופל לא סובל מתסמינים משמעותיים ואיכות חייו אינה נפגעת. היות ובכל ניתוח קיימת דרגה מסוימת של סיכון (למרות ששיעור הסיכונים בניתוח קטרקט הינו נמוך יחסית), עדיף לדחות את הסיכון הניתוחי לשלב שבו יש פגיעה תפקודית. אולם עבור מי שראייתו כבר נפגעה, וודאי מי ששגרת חייו מופרת בשל קשיי הראייה המאפיינים התקדמות קטרקט: מתקשה בפעולות יומיומיות, בנהיגה בשעות היום או הלילה, קריאה, ותפקודי ראייה בתנאי תאורה ירודה, יש לשקול את הצורך בניתוח קטרקט. לאחר ניתוח מוצלח צפוי שיפור משמעותי בראייה ומרבית המטופלים מדווחים על שביעות רצון גבוהה.
המלצות מטופלים
מהן ההכנות הדרושות לקראת ניתוח קטרקט?
עם קבלת ההחלטה לעבור ניתוח קטרקט המטופל יתבקש ראשית לפנות אל רופא המשפחה. מכיוון שמרבית מקרי הקטרקט מאובחנים באנשים מעל גיל 60 זה הוא צעד חשוב כדי לוודא שאין מצב בריאותי כלשהו המונע מהמטופל לעבור הליכים כירורגיים. רופא המשפחה יספק אישור בכתב. במסגרת ההכנה לניתוח קטרקט ובהתאם לשיקול לדעתו של הרופא המנתח יש לעבור סדרת בדיקות הכוללת בדיקת עיניים מקיפה\בדיקת ביומטריה ועבור מי שבחר בעדשות מולטיפוקליות או טוריות (עוד על סוגי העדשות המשמשות בניתוח קטרקט בהמשך) גם מיפוי קרנית וצילום OCT.
ביום הניתוח: אם לא ניתנה הנחיה אחרת מהמנתח, אין צורך להיות בצום שכן ניתוח קטרקט מבוצע לרוב בהרדמה מקומית ולא בהרדמה מלאה. מומלץ לאכול ארוחה קלה כשעתיים לפני הניתוח. אין להפסיק נטילת תרופות ללא הוראה מפורשת מהמנתח ובמרבית המקרים אין צורך להפסיק נטילת מדללי דם כגון אספירין. יש להגיע עם מלווה שיוכל להחזיר את המטופל לביתו בתום השהיה בבית החולים.
האם ניתוח קטרקט דורש הרדמה מלאה?
ניתוח קטרקט במרבית המקרים אינו דורש הרדמה מלאה. ההרדמה הנהוגה בניתוחי קטרקט היא מקומית והמטופל נשאר ער במהלך ההליך כולו. כחצי שעה לפני הכניסה לחדר הניתוח המטופל מקבל טיפות הרדמה והרחבת אישונים. מטופלים החוששים מלעבור הליך כירורגי בעין בערות מלאה יכולים להתייעץ עם המנתח לגבי האפשרות להיעזר בתרופת הרגעה קלה.
איך מתבצע ניתוח קטרקט?
ישנן 3 שיטות עיקריות לביצוע ניתוח קטרקט:
פאקואמולסיפיקציה – פאקו Phacoemulsification
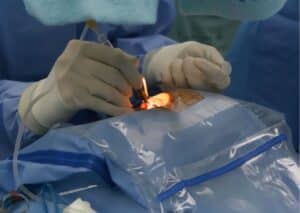
השיטה הנפוצה ביותר כיום לביצוע ניתוח קטרקט מכונה פאקואמולסיפיקציה או פאקו. הניתוח נעשה בהרדמה מקומית ואורך בין 15 ל-30 דקות בלבד. לאחר ההרדמה, המנתח מבצע חתך של כ-2.5 מ"מ בשולי הקרנית ומפריד בין העדשה לבין המבנים המחוברים אליה. לאחר הפרדת העדשה המנתח מפרק ושואב אותה באמצעות רטט על קולי. חלקיה המפוררים של העדשה נשאבים אל מחוץ לעין. לאחר ניקוי העין מחלקיקי העדשה, דרך אותו חתך מושתלת העדשה המלאכותית. העדשה החדשה מושתלת כשהיא מקופלת ונפתחת בתוך העין עד להתאמה מדויקת. לרוב אין צורך בתפרים שכן העין מחלימה עצמונית, ובתום ההליך מונח מגן עין שקוף.
ניתוח קטרקט בלייזר – Laser Cataract Surgery
בניתוח קטרקט בלייזר המנתח משתמש במכשיר לייזר מסוג Neodymium-doped Yttrium Aluminium Garnet לביצוע חתך עגול. על מנת לתכנן את מיקום החתך נעשה שימוש במערכת ממוחשבת המחוברת למצלמה. המערכת ממפה את העין ומאפשרת למנתח לקבוע את המיקום המדויק לחתך דרכו יבוצע ההליך. הלייזר מרכך את העדשה ובכך מפחית את כמות האנרגיה והחום הנפלטים במהלך הניתוח. לאחר מכן הניתוח ממשיך בשיטת הפאקואמולסיפיקציה.
ניתוח קטרקט חוץ קפסולרי – Extracapsular Cataract Extraction
שיטה זו נהוגה במקרים של קטרקט מתקדם או לבעלי סיבוכים מסוימים בעיניים והיא אינה נפוצה. הניתוח מבוצע דרך חתך בחלק העליון או מן הצד, לאחר מכן המנתח יוצר פתח בקופסית הקדמית ומסיר את העדשה בשלמותה מבלי לפורר אותה. בשיטה זו משאירים את הקופסית האחורית שלמה כך שתוכל לתמוך בעדשה המלאכותית. בתום ההליך החתך לעיתים נתפר בתפרים.
אילו עדשות משתילים בניתוח קטרקט?
בדומה לעדשות משקפיים, ישנם כמה סוגים של עדשות המשמשות בניתוח קטרקט:
- עדשות מונופוקליות (Monofocal) – הסוג הנפוץ ביותר המושתל בניתוחי קטרקט ומתאים למרבית המטופלים, מאפשר תיקון ראיה למרחק יחיד, לקרוב או לרחוק.
- עדשות מולטיפוקליות (Multifocal) – רב מוקדיות, מאפשרות ראיה חדה למספר מרחקים (מוקדים). בקטגוריה זו נכללות עדשות ביפוקליות המאפשרות ראיה לקרוב ורחוק ועדשות טריפוקליות המאפשרות ראיה גם למרחקי ביניים. מרבית המטופלים שבעי רצון מהתוצאה לאחר השתלת עדשות מסוג זה מכיוון שהן מצמצמות את התלות במשקפיים. עם זאת, בחלק מהמקרים עדיין יש צורך בהרכבת משקפיים למשל בזמן קריאה של טקסט קטן ובתנאי תאורה חלשה. השתלת עדשות מסוג זה דורשת בדיקות מקדימות הכוללות מיפוי קרנית וצילום OCT ולרוב כרוכות בעלות נוספת.
- עדשות טוריות (Toric) – עדשות מתקדמות שמטרתן לצד הטיפול בקטרקט גם תיקון אסטיגמציה של הקרנית, "צילנדר", שאינו קשור לעכירות העדשה המוחלפת בניתוח. למעשה מדובר בהשגת שתי מטרות בפעולה אחת – לטפל בקטרקט ולייתר את הצורך במשקפיים המתקנות צילינדר. עדשות אלו נבחרות בהתאמה אישית וכמו עדשות מולטיפוקליות דורשות הערכה טרום כירורגית הכוללת סדרת בדיקות להתאמת העדשה.
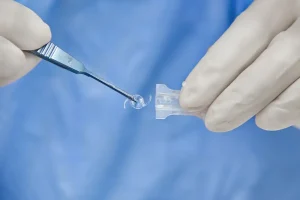
עדשות מלאכותיות עשויות מסיליקון, חומר אקרילי או פלסטיק. מרבית העדשות הנמצאות בשימוש כיום גמישות ומאפשרות החדרה שלהן לתוך העין דרך חתך קטן שאינו דורש תפרים.
כיצד בוחרים את סוג העדשה?
הבחירה בסוג העדשה נעשית על ידי מומחה הקטרקט יחד עם המטופל. הרופא יציג בפני כל מטופל את האפשרויות הרלוונטיות לו בהתאם למבנה העין ולצרכי הראיה, ויסביר את היתרונות והחסרונות האפשריים בהשתלת כל סוג של עדשה.
תשובות לשאלות נפוצות:
למה לצפות אחרי ניתוח קטרקט? האם ישנן הנחיות מיוחדות?
בימים הראשונים לאחר הניתוח: בתום הניתוח בדרך כלל מונח מגן עין והמטופל מועבר לאזור התאוששות לקראת שחרורו. נפוץ לחוש תחושת גוף זר, לחץ, חוסר נוחות וכאב מסוים לאחר הניתוח, ניתן ומומלץ להשתמש במשככי כאבים במתינות, שנוטלים בשגרה למחושים שונים לרבות כאבי ראש, כאבים אורטופדיים או כאבי שיניים. יש להזליף טיפות עיניים לפי הוראות הרופא. תופעות נוספות הנפוצות בימים הראשונים הן שיפור הדרגתי בראייה, סנוור ניכר ותפיסת צבעים כבהירים. רוב תופעות הלוואי והשיבושים בראייה יחלפו תוך מספר ימים. לאחר ניתוח קטרקט יש להימנע מלשפשף את העין או ללחוץ עליה, יש לפעול לפי ההוראות שיסופקו על ידי הרופא למניעת זיהום ותמיכה בתהליך ריפוי מהיר ואפקטיבי.
בשבוע הראשון: השיפור בראייה מתרחש באופן הדרגתי; מרבית המטופלים מדווחים על שינויים חיוביים בראייה כבר בימים הראשונים לאחר הניתוח ושיפור ניכר לאחר כחודש. בשבוע הראשון אין להרטיב את העין במקלחת, יש להשתמש בטיפות עיניים לפני הנחיית הרופא ולהגן על העין בשעות השינה עם מגן עין. חשוב להגן על העין מפני השמש (משקפי שמש וכובע רחב שוליים), חדירה של אבק ולכלוך, להימנע מפעילות גופנית כולל פעולות כגון גינון, הליכה מאומצת, הרמת משאות (גם לא ילד קטן או שקית מצרכים) ולשמור על ידיים נקיות בעת הזלפת טיפות עיניים. אין להתאפר ומומלץ לא לצבוע שיער. מרבית המטופלים מרגישים שהם יכולים לחזור לשגרת חיים מתונה לאחר כשלושה ימים מיום הניתוח. כמובן שהנחיות לפעילות וטיפול לאחר הניתוח יסופקו על ידי הרופא המנתח ויכולות להשתנות ממקרה למקרה.
שבועיים ועד חודש לאחר ניתוח קטרקט: בשלב זה רוב המטופלים יחושו שיפור משמעותי בראייה. עם זאת, עדיין יש להקפיד על היגיינה גבוהה באזור העין, להימנע מפעילות גופנית מאומצת, שחיה בים או בבריכה וכל פעולה שעשויה לפגוע בעין. יש לאפשר לגוף לסיים את תהליך ההחלמה מניתוח קטרקט בהדרגה. לאחר אישור מן הרופא ניתן לחזור לשגרת חיים מלאה.
האם ישנם סיכונים בניתוח קטרקט?
כאשר ניתוח קטרקט נעשה על ידי מומחה קטרקט מנוסה, מקצועי ומיומן, שיעור הסיבוכים יחסית קטן והם אינם שכיחים. עם זאת, כבכל פעולה כירורגית ישנו סיכון של זיהום ודימום. לאחר הניתוח, שמירה על היגיינה לפי הוראות הרופא תפחית את הסיכוי להתפתחותו של זיהום. במהלך תהליך ההחלמה שכיחה הופעת בצקת קרנית אך זו עוברת לרוב לאחר מספר ימים. כך גם לחץ תוך עיני מוגבר ודימום תת לחמיתי יכולים להתבטא בתקופת ההחלמה. סיבוכים נוספים בשכיחות נמוכה (על שיעור הסיבוכים המדויק יש להתייעץ עם הרופא המנתח) כוללים בצקת קרנית כרונית, היפרדות רשתית, שינוי במנח העדשה וצורך בניתוחים נוספים.
מהו קטרקט משני –Posterior Capsular Opacification – PCO ?
קטרקט משני מתפתח בכ-10 עד 20 אחוז מהמטופלים שעברו ניתוח קטרקט. קטרקט משני מתאפיין בירידה בחדות הראיה לקרוב או לרחוק, סנוור ודהיית צבעים. המצב מופיע בהדרגה ומתפתח בפרקי זמן שונים, מספר חודשים ואף מספר שנים לאחר הניתוח. אין מדובר בחזרה של הקטרקט שכן העדשה העכורה הוחלפה בעדשה מלאכותית שאינה יכולה לעבור תהליך ניווני. מצב זה מתפתח בשל גדילה של תאים על הקופסית (קפסולה) האחורית בה ממוקמת העדשה המושתלת בניתוח. צמיחה זו של תאים מפריעה למעבר אור תקין דרך העדשה וגורמת להפרעה בראיה. הטיפול בקטרקט משני פשוט ונעשה בלייזר, מהיר וצפוי לשפר את איכות הראיה לאחר זמן קצר ושיעור הסיבוכים הקשורים בו נמוך (לגבי כך יש להתייעץ עם הרופא המנתח).
עלות עדשות מתקדמות בניתוח קטרקט?
עלות עדשות מתקדמות (עדשות פרימיום) בניתוח קטרקט נעה לרוב בין 2,500 ל-7,000 שקלים לעין, בהתאם לסוג העדשה ולגורם המממן. לעיתים קיימת השתתפות מסוימת מצד חברות הביטוח, אך בחלק גדול מהמקרים מדובר בהוצאה פרטית חד-פעמית.
חשוב לקחת בחשבון גם את האלטרנטיבה – שימוש במשקפיים לאחר הניתוח. זוג משקפיים מולטיפוקליים איכותיים יכול לעלות בדרך כלל בין 3,000 ל-6,000 שקלים, ולעיתים אף יותר כאשר מוסיפים תיקון לאסטיגמטיזם או עדשות דקות במיוחד. לכך מתווספות עלויות מסגרות שיכולות לנוע בין מאות שקלים לאלפי שקלים, וכן הצורך בהחלפת המשקפיים אחת למספר שנים.
לעומת זאת, עדשה תוך-עינית מתקדמת (מולטיפוקלית או לתיקון אסטיגמטיזם) היא פתרון חד-פעמי לכל החיים. ברוב המקרים התיקון נשאר יציב ואינו משתנה לאורך השנים. בניגוד למשקפיים, העדשות לא נשרטות, לא נשברות ולא הולכות לאיבוד, והן אינן מתעקמות או נעשות עכורות.
במילים אחרות – מדובר בהשקעה חד-פעמית שיכולה לחסוך לאורך השנים הוצאות חוזרות על משקפיים ולשפר משמעותית את איכות הראייה והחיים.
האם צריך משקפיים אחרי הניתוח?
התאמת משקפיים לאחר ניתוח קטרקט תעשה בהתאם לצורך, כחודש עד שלושה חודשים לאחר הניתוח. במהלך תקופה זו יתכנו שינויים בראיה ולכן לא ממהרים להתאים משקפיים חדשים. חלק מהמטופלים יזדקקו למשקפי קריאה בלבד, בעוד שאחרים יזדקקו גם למשקפי ראיה לרחוק ובמקרים מסוימים אף לשניהם. התלות במשקפיים תלויה במידה רבה בסוג העדשה המושתלת במהלך הניתוח, ועבור מטופלים רבים אחד השיקולים בבחירת סוג העדשה הוא הרצון להפחית את התלות במשקפיים, את השימוש במשקפיים מרובים או הצורך בעדשות משקפיים מורכבות ויקרות. על כך נרחיב במאמר על בחירת עדשות בניתוח קטרקט.
מהי הפרגנוזה עבור מי שעבר ניתוח קטרקט?
לאחר ניתוח להסרת קטרקט ניתן לצפות לרוב לשיפור משמעותי בחדות הראיה ומרבית המטופלים שבעי רצון מן ההחלטה לעבור את הניתוח שכן הם חווים שיפור באיכות חייהם. מכיוון שהעדשה המלאכותית המחליפה את העדשה העכורה אינה עוברת שינויים ניווניים, היא נשארת צלולה ברובם הגדול של המקרים ואין צורך בטיפולים נוספים למעט טיפול בקטרקט משני כמוזכר לעיל.
ניתוח קטרקט פרטי
ניתוח קטרקט הינו ניתוח חיוני ונפוץ וככזה הוא מבוצע במסגרת הרפואה הציבורית ללא עלות. עם זאת יש לציין כי ניתוח קטרקט במסגרת הרפואה הציבורית נעשה לרוב ללא שימוש בלייזר לסיוע בשלבי הניתוח. מי שברצונו לעבור ניתוח קטרקט בלייזר יוכל לעשות זאת במסגרת פרטית או דרך ביטוחים פרטיים.
מהם יתרונותיו של ניתוח קטרקט פרטי?
- ניתוח בלייזר – רוב המרכזיים הרפואיים לא מחזיקים במכשיר לייזר לביצוע ניתוח קטרקט. לניתוח קטרקט בלייזר יתרונות מסוימים, בעיקר בניתוחים בהם מושתלת עדשה מתקדמת וכן במקרים של קטרקט מורכב.
- בחירת המנתח – ניתוח קטרקט פרטי מאפשר למטופל לבחור את המנתח, לקבל המלצות, חוות דעת, לבחון את ניסיונו והכשרתו ולקבל ליווי אישי של מומחה קטרקט לפני ואחרי הניתוח.
- מועד הניתוח – ברפואה הפרטית ישנה גמישות גבוהה יותר בקביעת התורים באופן ישיר מול הרופא המנתח ובבתי חולים פרטיים בעלי ציוד חדיש ומתקדם וצוות תומך מקצועי.
ניתוח קטרקט מחיר – כיצד נקבע מחירו של הניתוח?
במסגרת הרפואה הציבורית ניתן לעבור ניתוח קטרקט ללא עלות (כולל עדשות מונופוקליות ללא תשלום נוסף). ברפואה הציבורית לרוב לא ניתן לבחור את המנתח או המרכז הרפואי בו יבוצע הניתוח. במגזר הפרטי לאומת זאת, המטופל בוחר את המנתח, העדשות והמרכז הרפואי. טווח העלויות של ניתוח קטרקט פרטי רחב ותלוי במספר גורמים:
- ניתוח קטרקט עדשות פרמיום – מחירן של עדשות פרמיום (מונופוקליות או טוריות) משתנה בהתאם לסוג העדשה ומורכבותה ויתווסף למחירו הכולל של הניתוח.
- הרופא המנתח – קיים טווח מחירים רחב מאוד בתחום ניתוחי הקטרקט. ניסיונו, מומחיותו וכישוריו של המנתח יקבעו במידה רבה את המחיר המבוקש עבור ביצוע הניתוח.
- סוג הניתוח – ישנם כמה סוגי ניתוחים לטיפול בקטרקט. מחירו של ניתוח קטרקט משתנה בהתאם לסוג הניתוח הנבחר.
- המרכז הרפואי בו מבוצע הניתוח – מעבר לשכרו של המנתח, יש לקחת בחשבון את התעריף המבוקש על ידי המרכז הרפואי בו יערך ניתוח הקטרקט.
מנתח הקטרקט יציג בפני המטופל את כל האפשרויות העומדות בפניו כולל סוגי העדשות המתאימות לצרכי הראייה שלו, יתרונות וחסרונות של כל עדשה ומחירן. לאחר דיון משותף, יקבע סוג הניתוח, העדשה שתושתל והמרכז הרפואי בו יתבצע הניתוח וישוכלל המחיר הכולל של ניתוח הקטרקט.
איך בוחרים מנתחי קטרקט מומלצים?
אחד היתרונות הבולטים של ניתוח קטרקט פרטי היא האפשרות לבחור את המנתח. ישנם מנתחים רבים המבצעים ניתוחי קטרקט, כיצד אם כך בוחרים את המנתח?
- ניסיון – הקריטריון הראשון בבחירת מנתח קטרקט הוא ניסיון, מומחיות וכישורים. בכל הנוגע לניתוחי עיניים מומחה רשתית מנוסה הוא המנתח המועדף.
- התמחות – רצוי לבחור במנתח שעיקר עיסוקו הוא ניתוחי עיניים לבני הגיל השלישי (קטרקט מאובחן לרוב מעל גיל 60).
- כישורים – טובי המנתחים חברים בארגונים ממקצועיים בארץ ובחו"ל, לוקחים חלק פעיל במחקר בתחום רפואת העיניים והכשרת הדור הבא של רופאי העיניים בבתי הספר לרפואה בישראל.
- אמינות – רופא אמין יציג בפני המטופל את כל האפשרויות העומדות בפניו תוך פירוט הסיכונים והסיבוכים האפשריים ולא רק אחוזי ההצלחה.
- יחס אישי – כל אדם שעתיד לעבוד ניתוח, במיוחד בעיניו עשוי לחוות לחץ וחשש. בחירה ברופא המקבל את המטופל בסבר פנים יפות, סבלנות ואמפטיה חשובה לא פחות מאשר מקצועיותו.
האם ניתוח קטרקט פרטי מכוסה על ידי קופות החולים וחברות הביטוח? היכן הוא מבוצע?
חברות הביטוח הפרטיות (מגדל, מנורה, הפניקס, הראל וכד') משתתפות בד"כ בעלויות של ניתוח קטרקט פרטי בסכומים משתנים. למחזיקי פוליסת ביטוח רפואי פרטי מומלץ לבדוק מול חברת הביטוח מה בדיוק כולל הכיסוי הביטוחי, גובה ההשתתפות העצמית והאם הוא כולל גם עדשות פרמיום. בית החולים בו מבוצע הניתוח תלוי בגורם המשלם:
- ניתוח קטרקט הראל – המרכז הרפואי עין טל
- ניתוח קטרקט מאוחדת – מרכז רפואי מדיקה medica
- ניתוח קטרקט מכבי – מרכז רפואי אסותא
- כל הביטוחים הפרטיים – מרכז רפואי מדיקה medica
מהי הפרגנוזה עבור מי שעבר ניתוח קטרקט?
לאחר ניתוח להסרת קטרקט ניתן לצפות לרוב לשיפור משמעותי בחדות הראייה ומרבית המטופלים שבעי רצון מן ההחלטה לעבור את הניתוח שכן הם חווים שיפור באיכות חייהם. מכיוון שהעדשה המלאכותית המחליפה את העדשה העכורה אינה עוברת שינויים ניווניים, היא נשארת צלולה ברובם הגדול של המקרים ואין צורך בטיפולים נוספים למעט טיפול בקטרקט משני כמוזכר לעיל.
האם ישנה הגבלת גיל לניתוח קטרקט?
ראיה טובה נחוצה לאנשים מבוגרים וחיונית לשמירה על אורח חיים עצמאי ובטוח. במידה ואין סיבה המונעת מן המטופל לעבור הליך כירורגי ורופא המשפחה אישר זאת במכתב, ניתן לעבור ניתוח קטרקט בכל גיל. מעבר לכך, טשטוש ראיה בגיל מבוגר עלול לגרום לנפילות, חבלות, תאונות, הימנעות מאינטראקציות חברתיות והשפעה שלילית על מצב הרוח עד לכדי דיכאון. מכאן שהתועלת בניתוח קטרקט גדולה במיוחד דווקא עבור בני הגיל השלישי.
מה עושים כשיש קטרקט בשתי העיניים?
קטרקט מתפתח לרוב בשתי העיניים אם כי לא באותו הקצב. רוב המטופלים עוברים ניתוח בעינם השנייה באופן עוקב לניתוח הראשון, מקובל לרוב לנתח ראשית את העין בה הקטרקט מתקדם יותר ולאחר החלמה מלאה להתקדם לניתוח העין השנייה. עם זאת, ישנם מצבים בהם קטרקט מתפתח בעין אחת שנים רבות לפני התפתחותו בעין השנייה.
האם כדאי להמתין עד שהקטרקט יהיה "מתקדם"?
קטרקט מתקדם גורם לירידה משמעותית בראיה בשל עכירות ניכרת של העדשה. בעבר הומלץ לסובלים מקטרקט להמתין ולא לעבור ניתוח בשלביו המוקדמים, בשל הטכניקות הכירורגיות שהיו נהוגות באותה העת להסרתו ודרשו שהקטרקט יהיה בשלב מתקדם למדי. כיום, המועד הנכון ביותר להתקדם לניתוח קטרקט תלוי בשילוב מספר גורמים ויש לשוחח על כך עם הרופא המנתח. זיהוי התפתחותו של קטרקט בבדיקת עיניים, לצד תלונות של המטופל על ירידה בחדות ובאיכות הראיה המיוחסת להתקדמות הקטרקט מרכיבים את מערכת השיקולים לבחירת מועד הניתוח. יש לציין כי המתנה עד התפתחותו של קטרקט מתקדם עלולה להפוך את הניתוח להסרתו למורכב יותר ולעלייה בשיעור הסיבוכים כתוצאה מכך.
האם אפשר לעסוק בפעילות גופנית אחרי ניתוח קטרקט?
בשבוע הראשון לאחר הניתוח יש להימנע מפעילות גופנית כולל פעולות כמו הליכה מאומצת, הרמת משאות (כולל שקיות מצרכים או ילד קטן). מרבית המטופלים לאחר ניתוח קטרקט יוכלו לחזור לשגרה מלאה כולל פעילות גופנית מאומצת ופעילות הכוללת הרטבת העין (כמו שחיה בים או בבריכה) לאחר כחודש. הנחיות יכולות להשתנות ממקרה למקרה ויש לקבל את אישור הרופא המנתח טרם עיסוק בפעילות גופנית אחרי ניתוח קטרקט.
מה עשוי לגרום להופעתו של "מסך לבן" אחרי ניתוח קטרקט?
לאחר ניתוח קטרקט איכות הראייה צפויה להשתפר בהדרגה. בימים הראשונים תיתכן ראייה מטושטשת. במקרים מסוימים, בשל התפתחותה של בצקת באזור הניתוח, לראייה ייקח זמן רב יותר להשתפר. במידה ואין שיפור בראייה לאחר כשבועיים או המטופל חווה תסמינים נוספים בכל שלב יש לפנות לרופא המנתח. כמו כן, הופעתו של "מסך לבן" שבועות או חודשים אחרי ניתוח קטרקט עשויה להצביע על התפתחותו של קטרקט משני.
האם צביעת שיער אחרי ניתוח קטרקט אפשרית?
בשבוע הראשון לאחר ניתוח קטרקט יש להקפיד הקפדה יתרה על היגיינה באזור העין ולהימנע מפעולות שעשויות לפגוע בעין. לכן צביעת שיער אחרי ניתוח קטרקט אינה מומלצת. ניתן לחזור לשגרת טיפוח רגילה הכוללת איפור, צביעת שיער, הלחמת ריסים וטיפולים קוסמטיים באזור הפנים לאחר קבלת אישור מן הרופא, לרוב כשבועיים עד חודש אחרי הניתוח.
איך נקבע סוג הניתוח המתאים למטופל?
סוג הניתוח נקבע בהתאה אישית, לפי מספר פרמטרים, בהם גיל המטופל, מצבו הבריאותי הכללי, מחלות עיניים נלוות, מאפייני הראייה ועוד פרמטרים נוספים כדי להבטיח את התוצאה הבטוחה והמדויקת ביותר עבור כל מטופל.
היכן ניתן לקבוע פגישת ייעוץ עם ד"ר רוזנפלד?
ד"ר רוזנפלד מקבל את מטופלי קופת החולים מכבי ומאוחדת במסגרת שירותי רפואת מומחים ואת מטופלי כל קופות החולים גם באופן פרטי. ניתן לקבוע פגישת ייעוץ דרך דף יצירת הקשר באתר.
ניתוח קטרקט תל אביב – רח' הברזל 28, רמת החייל, ת"א
ניתוח קטרקט קרית אונו – הדובדבן 9, קרית אונו