מהו קטרקט
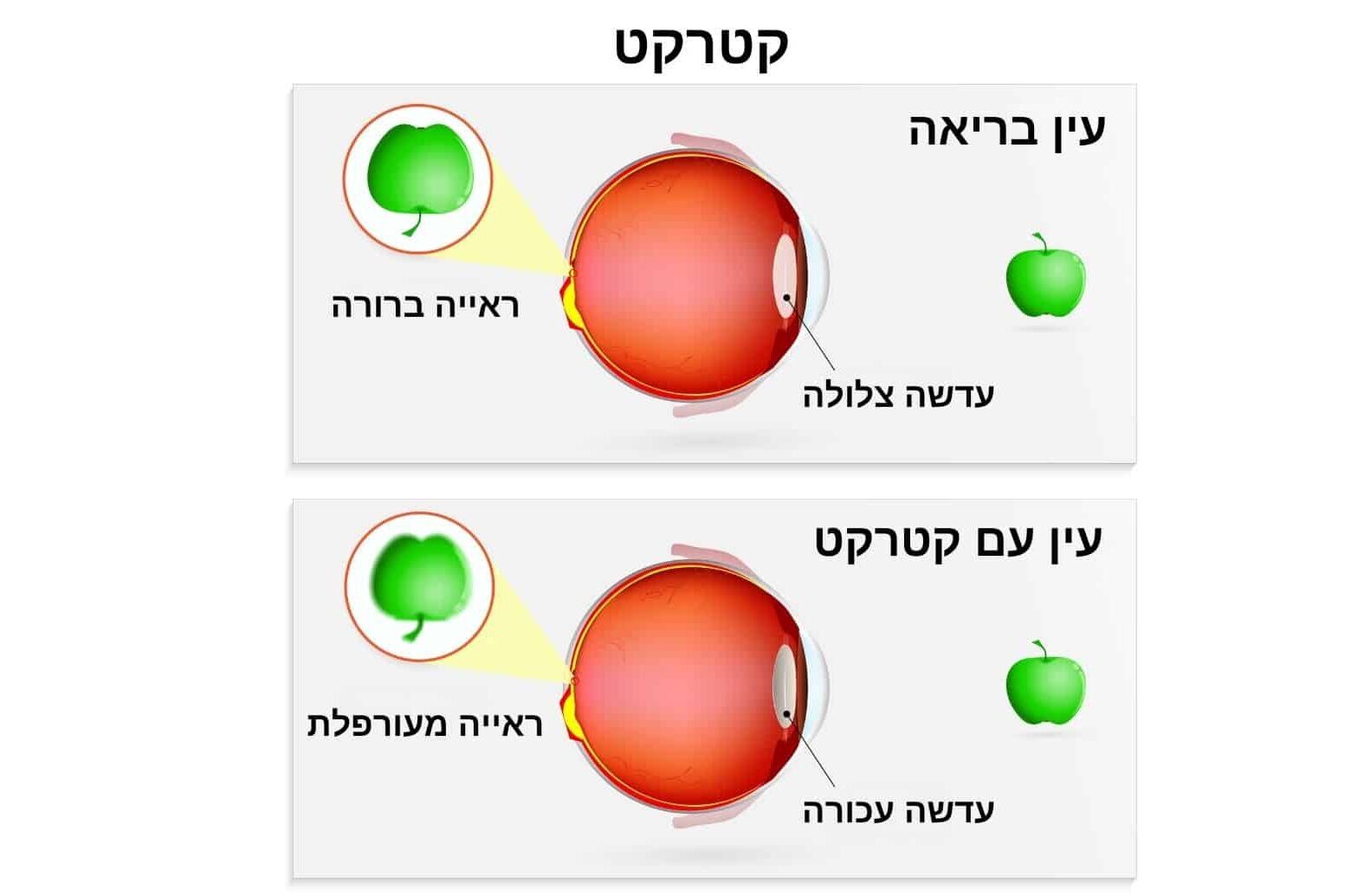
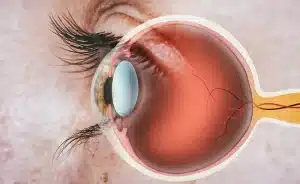
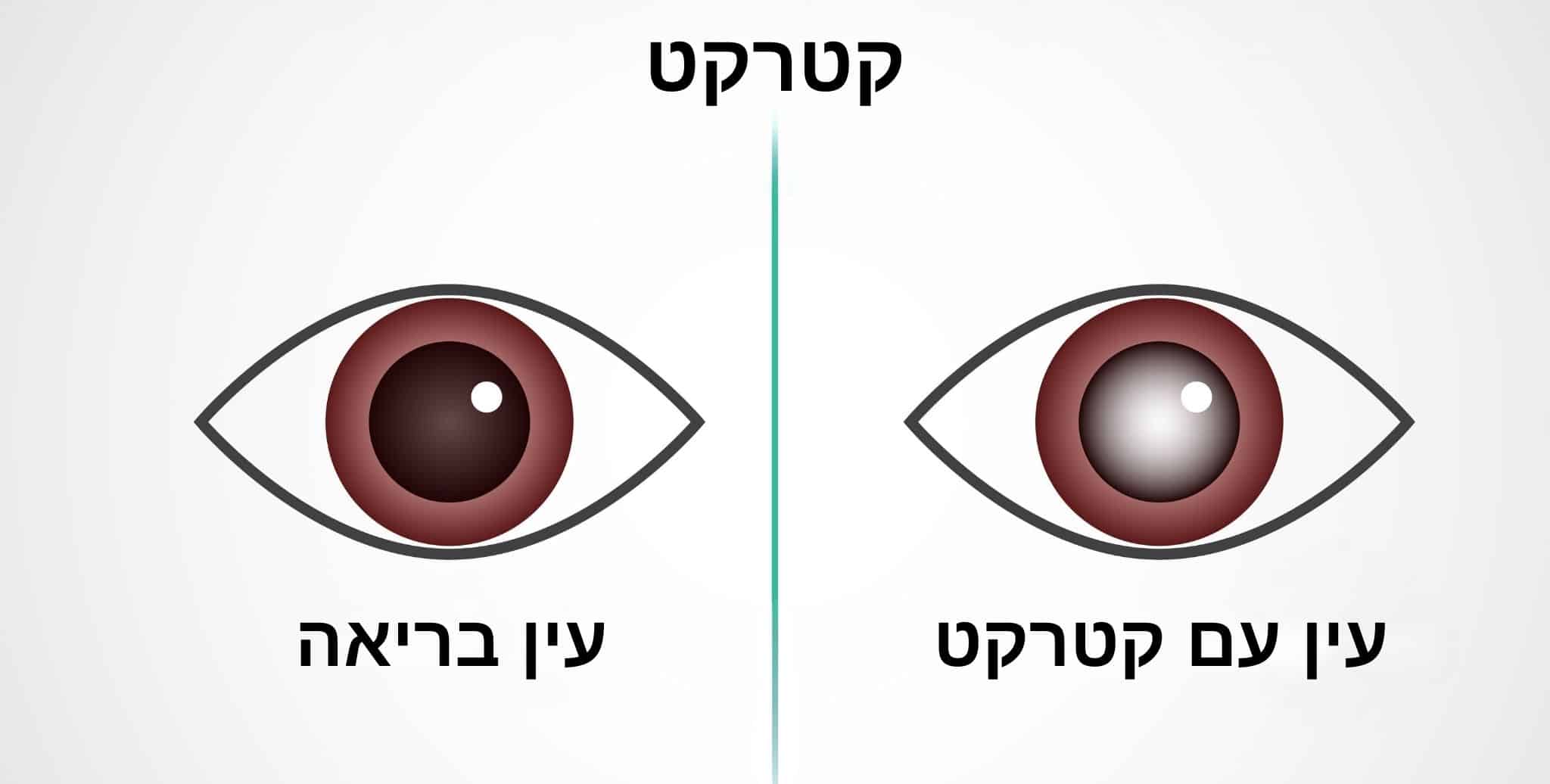
קטרקט (Cataract), המכונה בעברית "ירוד", הוא מצב רפואי שכיח המתפתח כחלק מתהליך ההזדקנות הטבעי של העין. במצב זה, העדשה הטבעית של העין, שאמורה להיות שקופה, הופכת בהדרגה לעכורה. ניתן לדמות זאת לחלון צלול שהופך אט אט לכהה ועכור, מה שמקשה על מעבר האור ומוביל לטשטוש בראייה.
העדשה ממוקמת מאחורי האישון ותפקידה למקד את קרני האור על הרשתית, החלק האחורי של העין האחראי על קליטת האור והעברת המידע למוח. כאשר העדשה מאבדת את שקיפותה, איכות הראייה יורדת בהדרגה.
תסמיני קטרקט
הירידה בראייה כתוצאה מקטרקט מתרחשת בהדרגה ולעתים קרובות קשה להבחין בשינויים בתחילת התהליך. הסימן הראשון שמרבית האנשים מבחינים בו הוא ירידה הדרגתית בבהירות הראייה, כאילו מסתכלים דרך משקפיים מלוכלכים או חלון מכוסה אדים.
רבים מדווחים על קושי הולך וגובר בפעילות יומיומית. למשל, קריאת ספר או עיתון הופכת למאתגרת יותר וייתכן צורך בתאורה חזקה יותר מבעבר. תלונה שכיחה נוספת כוללת קושי בנהיגה בלילה ותחושה של סינוור או הילות מפנסי המכוניות.
שינוי משמעותי נוסף מתבטא באופן שבו נראים צבעים. הם עשויים להיראות דהויים או לאבד מחיותם, כשגוונים של צהוב-חום הופכים דומיננטיים יותר. תמונות וטקסטים על מסך המחשב או הטלוויזיה נראים פחות חדים, ולעתים מופיע צורך תכוף בשינוי מרשם המשקפיים.
במקרים מסוימים, אנשים מדווחים על ראייה כפולה בעין אחת. חשוב להדגיש שמכיוון שהשינויים מתרחשים בהדרגה, רבים מסתגלים אליהם מבלי לשים לב עד שהראייה נפגעת באופן משמעותי.
אבחון קטרקט
בדיקת עיניים לאבחון קטרקט היא תהליך מקיף שאינו כרוך בכאב או אי נוחות. הבדיקה מתחילה בשיחה עם רופא העיניים, מומחה קטרקט על השינויים שחלו בראייה ועל ההשפעה שלהם על התפקוד היומיומי. חשוב לציין בפני הרופא אם קיימות מחלות רקע כמו סוכרת או לחץ דם גבוה.
לאחר השיחה הראשונית, תיבדק חדות הראייה באמצעות מסך המציג מספרים בגדלים שונים. בהמשך, יטפטף הרופא טיפות להרחבת האישונים, פעולה שמאפשרת בחינה מעמיקה של העין.
החלק המרכזי של הבדיקה מתבצע באמצעות מכשיר מיוחד המספק תאורה ממוקדת והגדלה של חלקי העין השונים. דרך מכשיר זה יכול הרופא לראות בבירור את העדשה ולהעריך את מידת העכירות שלה. במקביל נבדקים גם חלקים אחרים של העין כדי לוודא את בריאותם הכללית.
לעיתים, כאשר נדרשת הערכה מדויקת יותר, משתמש הרופא במכשירי הדמיה מתקדמים המספקים תמונה מפורטת של מבנה העין. בדיקות אלו מסייעות בתכנון הטיפול המיטבי ובבחירת סוג העדשה המתאימה במקרה של צורך בניתוח.
הטיפול בקטרקט ומתי נדרש ניתוח
בשלבים המוקדמים של התפתחות הקטרקט, כאשר השינויים בראייה קלים, ניתן להסתדר באמצעות פתרונות פשוטים. שיפור התאורה בסביבת העבודה והמגורים ועדכון המרשם למשקפיים עשויים לספק מענה זמני הולם. בשלבים אלה, כאשר הקטרקט אינו מתקדם, ההמתנה לניתוח אינה מגדילה את הסיכון הניתוחי בעתיד.
כאשר הקטרקט מתחיל להפריע באופן משמעותי לפעילויות היומיום ויש פגיעה בתפקוד המתבטאת בירידה בחדות הראיה, קושי בהתאמת משקפיים והפרעה בנהיגה, הטיפול היעיל היחיד בקטרקט הוא ניתוח להסרת העדשה העכורה והחלפתה בעדשה מלאכותית שקופה.
ניתוח קטרקט
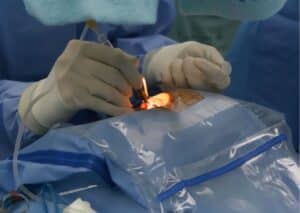
ניתוח קטרקט הוא מהניתוחים הנפוצים ביותר בתחום העיניים, עם אחוזי הצלחה גבוהים. במהלך הניתוח, מוסרת העדשה העכורה ובמקומה מושתלת עדשה מלאכותית שקופה. הניתוח נמשך כ- 20-30 דקות ומתבצע בדרך כלל בהרדמה מקומית בלבד.
השיטה המקובלת כיום מבוססת על טכנולוגיה מתקדמת בה מבוצע חתך זעיר בקרנית, פירוק העדשה, שאיבת חלקיה בעדינות והשתלת העדשה המלאכותית דרך אותו פתח.
הפיתוחים בניתוחי הקטרקט הביאו לניתוח יעיל ומהיר דרך חתכים קטנים ללא צורך בתפרים, עם שיעורי הצלחה גבוהים וסיכון נמוך יחסית. בסיום הניתוח ניתנת אנטיביוטיקה למניעת זיהומים והעין מכוסה במגן פלסטיק שקוף עד למחרת. ההחלמה מהירה והשיפור בראייה כמעט מיידי.
פיתוחים של השנים האחרונות בניתוחי קטרקט כוללים גם ניתוח בסיוע מכשיר לייזר, המאפשר דיוק רב יותר בביצוע החתך הראשוני וסיוע בפירוק העדשה העכורה. שיטה זו, מתאימה במיוחד למקרים מורכבים או כאשר נדרשת רמת דיוק גבוהה במיוחד.
הכנות לפני ניתוח קטרקט
שלב חשוב בפגישת ההכנה הוא השיחה על אפשרויות הטיפול השונות. בשיחה זו יפורט על מגוון העדשות הקיימות וההבדלים ביניהן. זו ההזדמנות של המטופל לשתף בהרגלי החיים שלו ובציפיות מתוצאות הניתוח – למשל, האם עיקר העיסוק שלו בקריאה, במחשב או בפעילות הדורשת ראייה למרחק.
לאחר ההפניה לניתוח המטופל מפונה לבדיקות מתקדמות לאפיון מדויק של מבנה העין. תוצאות הבדיקות מאפשרות לבחור את העדשה המלאכותית המתאימה ביותר עבור כל מטופל.
לקראת הניתוח יקבל המטופל דף הנחיות מפורט. חיוני ליידע את הצוות הרפואי על כל הטיפולים התרופתיים הקבועים. ברוב המקרים ניתן להמשיך בשגרת התרופות הרגילה.
לפני הניתוח יש לשמור על ניקיון של אזור העיניים והפנים, ולהסיר כל שאריות של מוצרי איפור. מכיוון שהניתוח מתבצע לרוב בהרדמה מקומית, אין צורך להגיע בצום. יש להגיע לניתוח עם מלווה שיוכל לסייע בחזרה הביתה.
מהלך ניתוח הקטרקט
ביום הניתוח יש להגיע כשעה לפני מועד הניתוח. אחות הקבלה מקבלת את המטופלים, מתבצעת החתמה על הסכמה מדעת ומתבצעת הרחבת אישונים לאחר הרדמה מקומית של אזור העין וחיטוי האזור למניעת סיבוכים, המטופל מכוסה בסדין סטרילי.
החלפת העדשה מתבצעת באמצעות מכשיר ייחודי הרוטט בתדירות גבוהה ומסייע בהוצאת העדשה העכורה לאחר מכן מושתלת עדשה מלאכותית שקופה. העדשה מקופלת בזמן הכנסתה וכתוצאה מכך ניתן להשתילה דרך פתח זעיר וללא צורך בתפרים.
בסיום הניתוח, שנמשך בדרך כלל כעשרים דקות, משתמשים באנטיביוטיקה ומונח מגן שקוף על העין. המטופלים משתחררים לביתם עם הנחיות מפורטות להמשך הטיפול.
שיטות ניתוח קטרקט
עולם הניתוחים להסרת קטרקט התפתח משמעותית בשנים האחרונות. הגישה העיקרית היום מתבססת על טכנולוגיה המפרקת את העדשה העכורה באמצעות רטט בתדירות גבוה. היתרון הניכר בשיטה זו הוא היכולת לבצע את הניתוח דרך פתח קטן בעין, ומאפשרת התאוששות קלה יחסית.
ניתוח קטרקט בלייזר: שימוש בלייזר מציע גישה נוספת לניתוח. במקום לבצע את החתך הראשוני באופן ידני, מחשב מתכנן את מסלול הניתוח בהתאם למפת העין של המטופל. הלייזר פועל באופן מדוייק ומבצע את השלבים הראשונים של הניתוח. שיטה זו נבחרת במיוחד כשנדרשת רמת דיוק גבוהה.
ההחלטה על שיטת הניתוח המתאימה מתקבלת לאחר הערכה מקיפה של מצב העין והתייחסות לגורמים נוספים כמו מחלות רקע ומצב הרשתית.
סוגי עדשות בניתוח קטרקט
בעת תכנון ניתוח קטרקט, החלטה חשובה היא בחירת העדשה המתאימה למטופל. הבחירה נעשית בהתאם למבנה העין, לצרכים האישיים, לאורח החיים והציפיות של כל מטופל.
הסוג השכיח ביותר בו נעשה שימוש בניתוחי קטרקט הוא העדשה החד-מוקדית. עדשה זו מספקת ראייה חדה בטווח אחד – בדרך כלל למרחק. לקריאה ולפעילויות מקרוב ולטווח הביניים ידרשו משקפיים. יתרונה המרכזי הוא באיכות הראייה הגבוהה שהיא מספקת לטווח שנבחר. חשוב לציין כי עדשות אלה מיוצרות בתהליכי יצור קפדניים ומחומרים איכותיים. ההבדל היחיד בין עדשות אלה לבין עדשות מולטיפוקליות הוא במוקד אליו הן מכוונות.
למי שמעוניין להפחית את התלות במשקפיים קיימת אפשרות של עדשות רב-מוקדיות. עדשות אלו מאפשרות ראייה טובה באופן רציף לכל הטווחים – רחוק, בינוני וקרוב. חשוב להבין שהשגת ראייה במספר מוקדים כרוכה בתקופת הסתגלות ולעיתים יתכנו תופעות של הילות סביב אורות, במיוחד בלילה.
קיימות גם עדשות מיוחדות לתיקון אסטיגמציה (צילינדר). עדשות אלו מתוכננות להתמודד עם אי סדירות בקמירות הקרנית. ההחלטה על שימוש בעדשה כזו מתבססת על בדיקות מדויקות של מבנה הקרנית.
סיכונים וסיבוכים בניתוח קטרקט
למרות שניתוח קטרקט הוא ניתוח שכיח ושיעור ההצלחה בו מצוין, חשוב להכיר את הסיכונים האפשריים. כמו בכל התערבות רפואית, גם כאן קיימת אפשרות לסיבוכים, אם כי שכיחותם אינה גבוהה.
לעיתים עלולה להופיע בצקת זמנית בקרנית, הגורמת לטשטוש בראייה בימים הראשונים לאחר הניתוח. ברוב המקרים מצב זה חולף מעצמו תוך מספר ימים עד שבועות. במקרים נדירים יותר עלול להתפתח לחץ תוך-עיני מוגבר הדורש טיפול תרופתי.
תופעה מאוחרת שעשויה להופיע מספר חודשים או שנים לאחר הניתוח היא התעכרות משנית של הקופסית האחורית שבה מונחת העדשה המלאכותית. מצב זה, המכונה "קטרקט משני", גורם לטשטוש הדרגתי בראייה. הטיפול במצב זה פשוט יחסית ומתבצע במרפאה באמצעות לייזר ללא צורך בניתוח נוסף.
סיבוך משמעותי לאחר ניתוח קטרקט הוא דלקת תוך-עינית או זיהום חריף. אף על פי שמדובר במצב נדיר, הוא דורש טיפול מיידי למניעת נזק לראייה. לכן, חשוב להגיע לבדיקה דחופה במקרה של כאב ניכר, אודם משמעותי או ירידה פתאומית בראייה לאחר הניתוח.
החלמה מניתוח קטרקט – מה מותר ומה אסור
תקופת ההחלמה מניתוח קטרקט הינה הדרגתית, ביום הראשון העין תהיה מוגנת על ידי מגן פלסטיק שקוף, אותו יש להמשיך להרכיב בשעות השינה למשך שבוע ימים למניעת חיכוך או לחץ לא רצוי על העין.
בשבוע הראשון, מומלץ להימנע ממאמץ גופני. עם זאת, פעילויות קלות כמו הליכה מותרות. אין מניעה משימוש במסכים או צפייה בטלוויזיה. יש לשמור על היגיינה קפדנית של הידיים ולהימנע ממגע ישיר בעין. מומלץ להימנע משהייה באזורים בהם יש סכנה לכניסת אבק לעין ויש ליטול את הטיפול בטיפות העיניים לפי הוראות הרופא.
בשבוע השני ניתן להרחיב בהדרגה את הפעילות היומיומית ואף לחזור לשגרה של פעילות גופנית מתונה. כדאי להימנע מפעילות הכרוכה במאמץ רב או כיפוף ממושך של הראש ומנשיאת משקלים גבוהים. מומלץ להמשיך ולהימנע מסביבה מאובקת או מזוהמת.
לאחר שבועיים עד שלושה, רוב המטופלים יכולים לחזור לשגרת חייהם המלאה. עם זאת, פעילויות כמו שחייה בבריכה או בים מותרות רק לאחר אישור מפורש מהרופא המטפל. חשוב להקפיד על הגנה מהשמש באמצעות משקפי שמש איכותיים.
סוגי קטרקט
התפתחות קטרקט יכולה להתרחש בחלקים שונים של עדשת העין, כאשר לכל סוג של קטרקט יש השפעה שונה על הראייה. הבנת הסוג הספציפי מסייעת לרופא להיערך לניתוח.
הסוג השכיח ביותר מופיע במרכז העדשה. במקרה זה, העכירות מתפתחת באזור המרכזי של העדשה ומשפיעה בעיקר על יכולת המיקוד. אנשים עם סוג זה של קטרקט מדווחים על ירידה הדרגתית בראייה ועל קושי גובר בקריאה ובזיהוי פרטים קטנים.
קיים גם קטרקט המתפתח בשוליים החיצוניים של העדשה. סוג זה משפיע בעיקר על איכות הראייה בתנאי תאורה משתנים. המטופלים מתארים בעיקר קשיים בראיית לילה והופעת הילות סביב מקורות אור.
צורה נוספת של קטרקט מתפתחת בחלק האחורי של העדשה. סוג זה שכיח יותר בקרב אנשים הסובלים מסוכרת או נוטלים תרופות מסוימות. המאפיין הבולט הוא הפרעה משמעותית בראייה לטווח קרוב, במיוחד בזמן קריאה או עבודה מול מסך.
סוכרת וקטרקט
קיים קשר בין מחלת הסוכרת לבין התפתחות קטרקט. מטופלים הסובלים מסוכרת נמצאים בסיכון מוגבר להתפתחות קטרקט בגיל מוקדם יותר וקצב ההתפתחות עשוי להיות מהיר יותר בהשוואה לאוכלוסייה הכללית.
רמות גבוהות של סוכר בדם משפיעות ישירות על מבנה העדשה. בנוסף, תנודות ברמות הסוכר יכולות לגרום לשינויים זמניים בראייה.
במטופל הסובל מסוכרת ישנם כמה דגשים חשובים בשלב ההכנה לניתוח. יש להגיע לניתוח כאשר רמות הסוכר מאוזנות היטב, דבר שמפחית את הסיכונים בניתוח ומשפר את סיכויי ההחלמה. ברוב המקרים הרופא ימליץ על טיפול בטיפות כהכנה לניתוח.
ישנם סיבוכים לאחר ניתוח קטרקט שאופייניים יותר במטופלים הסובלים מסוכרת והרופא יבצע מעקב אחר סיכונים אלה ביתר שאת בתקופת ההחלמה.
שאלות נפוצות בנושא ניתוח קטרקט
האם אחרי הניתוח אפשר לחזור לפעילות רגילה?
החזרה לפעילות מתבצעת באופן מדורג. בימים הראשונים רצוי לנוח ולהימנע ממאמצים. הליכה קלה מותרת. לאחר כשבוע אפשר לחזור למרבית הפעילויות היומיומיות. כדאי להמתין כשבועיים לפני חזרה לפעילות גופנית נמרצת או הרמת משקלים ולרחצה בבריכה או בים
מתי אפשר להתאים משקפיים חדשים לאחר הניתוח?
יש להמתין כחודש לפני התאמת משקפיים קבועים חדשים. בתקופה זו, העין עוברת תהליך התייצבות והראייה מתאזנת. בינתיים, במידת הצורך, ניתן להשתמש במשקפי קריאה זמניים.
מה עושים כשיש קטרקט בשתי העיניים?
כל עין מנותחת בנפרד, בהפרש של שבועות בודדים. המתנה זו חשובה על מנת לאפשר החלמה טובה של העין הראשונה. הבחירה איזו עין לנתח ראשונה תלויה במידת העכירות ובמצב הראייה בכל עין.
האם ניתוח קטרקט כואב?
ההליך עצמו אינו כרוך בכאב בשל שימוש בהרדמה מקומית יעילה. תתכן אי נוחות קלה ברוב המטופלים במהלך הניתוח ותחושת צריבה קלה מחומרי ההרדמה. בימים הראשונים לאחר הניתוח יתכנו תחושות של אי-נוחות קלה ותחושת גוף זר, אך לרוב לא כאב משמעותי. אם מופיע כאב ניכר, יש לפנות מיד לבדיקת רופא זמינה.
האם ניתוח קטרקט דורש הרדמה כללית?
במרבית המקרים הניתוח מתבצע בהרדמה מקומית בלבד באמצעות טיפות וחומרי הרדמה מקומיים. הרדמה כללית נשמרת למקרים מסוימים בהם המטופל אינו יכול לשאת את הניתוח בהרדמה מקומית.
האם קטרקט יכול לחזור?
הקטרקט עצמו אינו יכול לחזור, שכן העדשה הטבעית הוחלפה בעדשה מלאכותית. נדיר שיש צורך בהחלפת עדשה מלאכותית. אולם, לעיתים מתפתחת עכירות בקופסית שבה מונחת העדשה המלאכותית. מצב זה ניתן לטיפול פשוט ומהיר בלייזר במרפאה.
כמה זמן לאחר הניתוח ניתן לראות?
שיפור בראייה מורגש בדרך כלל כמעט באופן מיידי, או כבר ביום שלאחר הניתוח. עם זאת, הראייה ממשיכה להשתפר בהדרגה במהלך השבועות הראשונים. תיתכן תחושת טשטוש קל בימים הראשונים, שחולפת במהלך ההחלמה. הראייה המיטבית מושגת בדרך כלל תוך שלושה עד ארבעה שבועות.